マイコプラズマ感染症とは?|治療法と原因について
2022.10.28

※お知らせ 東京都の梅毒感染防止に向けた検査 実施中
尿道炎のような気がして病院へ行ったら、マイコプラズマに感染していることが分かった…。マイコプラズマという病名は聞いたことがあるけれど、確か、肺炎だったはず。肺炎の菌が尿道炎の原因になるのか?治療はどうするのか?調べてみると不妊症の原因にもなるようだが、パートナーにも検査を受けさせた方がいいのか…。
性感染症としての「マイコプラズマ」はまだあまり知られていませんが、尿道炎の原因としては淋病やクラミジアに次いで多い病気です。同じマイコプラズマという名前でも肺炎を起こす菌とは別の種類なので、飛沫ではなく性行為によって感染します。
放っておけば、確かに不妊の原因にもなりますが、正しく治療すればきちんと治せる病気。「おかしいな」と思ったら、早めに対処しましょう。
マイコプラズマ感染症とは?
マイコプラズマ感染症というのは、マイコプラズマという細菌による感染症の総称です。
「マイコプラズマ肺炎」という病名は聞いたことのある人も多いかと思いますが、マイコプラズマとひとくくりに言っても種類があり、種類によって異なる部位に感染します。
つまり、肺炎を起こす菌と性感染症を起こす菌とでは、同じマイコプラズマでも種類が異なるわけです。
マイコプラズマ肺炎(気管支炎)について

肺炎を引き起こすのはマイコプラズマ・ニューモニエという種類。
細菌は一般に、人の細胞の外側で増殖していきますが、マイコプラズマは少し特殊で細胞内寄生する細菌です。
一度かかっても免疫が長く続かないので再感染の恐れがあり、人によっては毎年感染することも。
飛沫、あるいは接触で感染し、風邪のような症状が現れます。6~12歳の子どもがかかりやすい病気です。
- 主な症状
- 原因菌に感染すると、2~3週間の潜伏期間を経て発熱や倦怠感、頭痛、乾いた咳などの症状が現れます。とくに咳は3~4週間と、熱が下がった後まで長期間続くのが特徴的。気管支炎で済むことも多いのですが、重症化すると肺炎を起こし、発疹や蕁麻疹、中耳炎、副鼻腔炎などを合併することもあります。
- 診察と治療について
- 治療には抗生物質を用います。主にマクロライド系の抗生物質を使いますが、最近はこの系統が効かないマイコプラズマ肺炎も増えており、テトラサイクリン系、ニューキノロン系の抗生物質が使われることもあります。熱が高かったり、咳がひどかったりする場合は、解熱や咳止めなどの対症療法も並行して行います。
マイコプラズマ感染症(性病)について
マイコプラズマ感染症が性感染症とされたのは比較的最近で、日本では2012年から自由診療で検査できるようになりました。
病原体はマイコプラズマという細菌で、栄養源があれば自力で増殖していける細菌としては最も小さな部類に入り、直径はわずか100ナノメートル。流行中の新型コロナウイルス感染症の原因、SARS-CoV-2と同程度のサイズになります。
一般にはあまり知られていないものの、実際はクラミジアや淋病に次ぐ感染拡大が予想されています。
マイコプラズマ感染症の原因
マイコプラズマという細菌は種類が多く、そのうち性感染症の原因になるものは、マイコプラズマ・ホミニス、マイコプラズマ・ジェニタリウムの2種類です。
前者は比較的古くから知られており、1937年に最初の報告がなされました。
目次
マイコプラズマとウレアプラズマ感染症の違い
マイコプラズマとよく似た性病にウレアプラズマという病気があります。
両者とも、男性では尿道炎や前立腺炎の原因に、女性では子宮頸管炎や不妊症の原因になることが分かっており、現れる症状自体も似通っています。
また、マイコプラズマ、ウレアプラズマともに病原体となる微生物は細菌なので、治療に用いられる薬はどちらも抗生物質。しかも、薬剤耐性菌が増えているというのも共通しています。
一方、図1にまとめた通り、感染後、発症するまでのメカニズムや有病率には、両者で違いがあります。
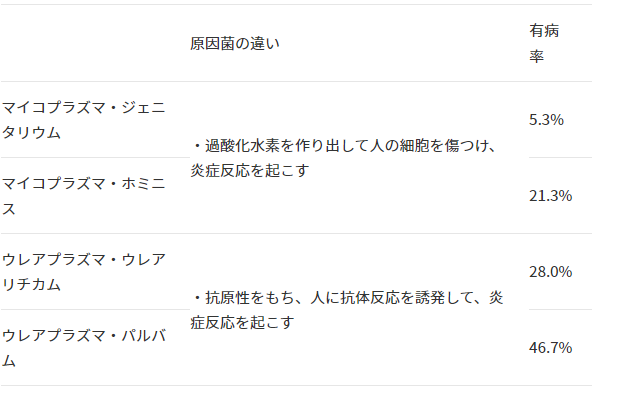
マイコプラズマは常在菌ですか?病原菌ですか?
常在菌とは、多くの人が共通して持っていて、かつ病原性を示さない菌のことを指します。
「マイコプラズマは常在菌だから治りにくい」という考え方があるのは、体内に菌を持っていても必ずしも症状が出るわけではなく、むしろ無症状のことが多いのも理由のようです。
長年、医師の間でも意見が分かれてきた議論ではありますが、最近の研究では、「マイコプラズマは常在菌ではなく、低病原性細菌である」という見方が有力になっています。
主な感染経路について

感染症とは、人から人へとうつっていく病気のこと。
マイコプラズマは性感染症であり、主な感染経路は性行為、または性行為に類する行為になります。
1回の性行為で感染する確率は30%ほどと言われており、これはクラミジアや淋菌と同程度のかかりやすさになります。
- 性行為による感染
-
感染者の粘膜や体液と直接粘膜接触することで感染するため、コンドームなしの性器性交、アナルセックス、オーラルセックス、さらにディープキスでもうつる可能性があります。
とくに近年急増して問題になっているのが、オーラルセックスを介して感染する喉のマイコプラズマ。オーラルセックスの場合、コンドームを着けて行うことはあまりないと思われますが、コンドームがなければ性器の粘膜と口の中の粘膜が直接接触することになりますから、性器がマイコプラズマに感染していれば、喉が感染する可能性も当然高くなります。 また逆に、喉から性器にうつることもあります。
妊娠のリスクがないので無防備になりがちですが、オーラルセックスは、する側にもされる側にも感染の恐れがある行為です。喉の症状は出にくく、しかも性感染症とはなかなか自覚しづらいので、そうとは知らずに行為を続けているうちにうつし、うつされ…を繰り返すということも十分あり得ます。
- その他の感染経路
-
性感染症は、感染者の粘膜や体液と直接接触することで感染します。
お風呂や銭湯、トイレ、タオルの共用など、通常の日常生活では間接的な接触は多いですが、直接接触することはほとんどありません。
したがって、性感染症としてのマイコプラズマに感染することはまずないと考えてよいでしょう。
主な症状について
マイコプラズマに感染すると、男性では尿道炎、女性では子宮頸管炎を発症することが多いですが、現れる症状自体は、他の病原体が原因の場合とあまり変わりません。
先に紹介したウレアプラズマの症状とも非常に似通っています。
- 男性の症状
-
マイコプラズマに感染すると、最初に現れるのが、尿道がムズムズする、尿道から膿が出る、尿が出にくいといった尿道炎の症状。
クラミジアとよく似た症状なのですが、症状が現れる確率は、クラミジアの約40%に対しマイコプラズマは約70%と高くなり、比較的感染を自覚しやすいと言えます。
尿道から感染が拡がると、急性精巣上体炎に進行することがあり、陰のうの腫れや痛み、しこり、38度以上の高熱などを発症します。
さらに慢性前立腺炎の原因になることもあります。
- 女性の症状
-
女性は男性とは異なり、感染しても症状のないケースが多く見られます。
症状が出る場合、分かりやすいものとしてはおりものの異変。また、膣のかゆみや排尿障害、下腹部の違和感が現れることもあります。
感染が膣や子宮頸管からさらに体内の奥へと拡がっていくと、子宮等、骨盤内の臓器を覆う腹膜が炎症を起こすことがあります。
不正出血や性交痛、悪臭のある膿のような黄色いおりもの、また、39度を超す高熱が出ることもあります。
- マイコプラズマとウレアプラズマの症状の違い
-
男性の場合は、マイコプラズマ、ウレアプラズマともに、尿道炎、精巣上体炎、前立腺炎の症状が現れます。
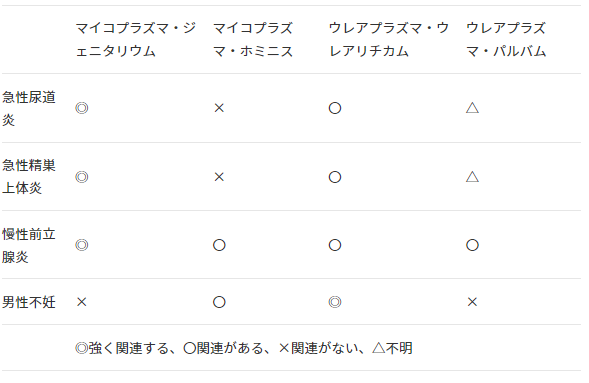
ただ、症状との関連性は細菌の種類によって異なり、図2にもある通り、これらと強く関連するのが、マイコプラズマ・ジェニタリウムです。一方で、男性不妊との関連性は、マイコプラズマよりもウレアプラズマの方が高くなっています。
女性の場合も現れる症状には大差ありませんが、男性と同じく、病気との関連性の面では少し違いがあります。
中でも特徴的なのが、マイコプラズマ・ジェニタリウム。この菌は、単独で子宮頸管炎や骨盤腹膜炎を起こし得ますが、マイコプラズマ・ホミニスやウレアプラズマは、他の雑菌と協調することでこれらの病気を引き起こします。
放置した場合のリスク

トイレに行くたびに激痛があるならともかく、軽い自覚症状しかない。放っておいても平気では、と思うかもしれませんが、症状が軽いからたいした病気ではないというわけではありません。
男性の場合、尿道から侵入したマイコプラズマは、副睾丸(精巣上体)、精管、精のう、前立腺へと感染を拡げ、炎症を引き起こしていきます。
放置によって炎症が慢性的に続いてしまうと生殖機能にも影響することがあり、正常な精子が減ったり、精子の運動率が悪くなったりして男性不妊になる可能性があります。
また女性では、膣から侵入して子宮頸管や子宮、卵管へと感染が拡がりますが、無症状の場合、感染にはなかなか気づけません。結果として放置になり炎症が慢性化したり、骨盤腹膜炎に進行したりすると不妊症になる可能性は少なくありません。さらに妊娠中の感染によって、早産や流産のリスクが高まるとも言われています。
マイコプラズマとウレアプラズマの症状及びリスクについて
マイコプラズマやウレアプラズマが原因で尿道炎になる場合、図2にある通り、関連が強い菌はマイコプラズマ・ジェニタリウム、ウレアプラズマ・ウレアリチカムの2種です。
どちらも精巣上体炎や前立腺炎へ進行するリスクがありますが、前者は今のところ男性不妊とはあまり関係がないとされています。
ただし、マイコプラズマ・ホミニスは、男性不妊の患者さんから多く検出されている菌です。
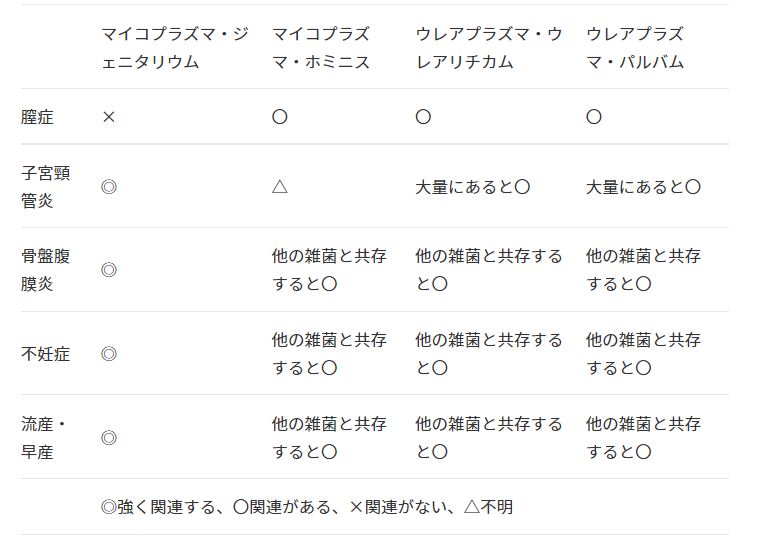
女性では、図3にある通り、マイコプラズマ・ジェニタリウムが特徴的。
単独で子宮頸管炎や骨盤腹膜炎、不妊症の原因になり得ます。また、妊娠中に感染することで早産や自然流産のリスクを2倍に高めるとも言われています

潜伏期間について
マイコプラズマの潜伏期間は3日~5週間程度。
ただし、個人差があり、3日も経たないうちに症状が出ることもあれば、潜伏期間が過ぎても何ら症状が出ないこともあります。無症状のケースは、特に女性で多く見られます。
マイコプラズマの検査方法と検査費用について
検査は、感染が疑われる性行為から24時間以上経過していれば可能です。
病院で検査する場合は、男性は性病科、泌尿器科、女性は婦人科を受診します。
検査キットを使うという選択肢もありますが、陽性が出て治療する場合、改めて病院で検査し直す必要があります。
-
-
- 病院での検査方法
- 尿検査を行います。尿検査というと、健診等では、出始めの尿は捨て中間の尿を採るよう指示されますが、マイコプラズマの検査では出始めの尿を採ります。出始めの尿には尿道にいる雑菌が混じるので、この雑菌を調べれば原因菌の正体が分かるのです。したがって、雑菌が流れてしまわないよう、検査の1時間前からはトイレを控えるようにしてください。
検査結果は3日~5日後に分かります。GOETHE MEN’S CLINICでは、電話のほか、LINEでも確認いただけます。
-
- 検査キット
- 検査キットを使用する場合は、自分で検体を採取して検査機関に送付し、検査を依頼します。尿道炎の検査になるので、検体は病院での検査と同じく尿です。
検査キットはドラッグストア等店頭での取り扱いはなく、インターネット通販での取り寄せになります。
-
マイコプラズマの治療について
マイコプラズマは細菌に分類されるので、抗菌薬、つまり抗生物質を使って治療を行います。
抗生物質は基本的に市販されていません。入手するには、病院を受診して処方箋をもらう必要があります。
-
-
- 治療薬について
-
感染しているマイコプラズマの種類に適した抗生物質を用います。マクロライド系、ニューキノロン系が推奨されており、マクロライド系では代表的なものにアジスロマイシンがあります。
マイコプラズマは薬剤耐性菌が多く、従来の抗生物質では効かないケースが増えています。
場合によっては何種類かの抗生物質を続けて飲む必要が出てきますが、処方されたお薬は必ず飲み切ること、また再検査を受けて完治を確認することが大切です。
-
- 治療法
- 基本は、マクロライド系の飲み薬1回で対応しますが、効果がみられない場合は抗生物質の種類を変えて治療を続けます。
ちなみに、抗生物質は法律上、医師による処方箋が必要なので、市販で入手することはできません。
また、マイコプラズマは、検査と同じく治療も保険適用外となり、当院に限らず保険診療は受けられません。
-
マイコプラズマについてよくある質問

病院でマイコプラズマだと言われたが、たいした症状はない。このまま自然に治らないのかな?言われた通りにきちんと薬を飲んだし、症状もひいてきた。もうセックスしてもいいよね?等、よくある質問にお答えします。
マイコプラズマは自然治癒しますか?
結論から言うと、自然治癒しません。
検査で陽性と分かったのなら、早めに治療を始めてください。
マイコプラズマは、感染しても症状が出ない、出ても軽いことが多い性病です。紛らわしいことに、自然に症状が和らいでいくこともあります。
でもこれは病気の特徴であって、マイコプラズマが体内からいなくなったということにはならないのです。 他の病気で服用した抗生物質がたまたま効いたというケースはあり得ますが、マイコプラズマに適した抗生物質でないので耐性菌を作ってしまう恐れがあり、かえって危険です。
マイコプラズマの治療中に性行為をしても大丈夫ですか?
完治が確認できないうちは、マイコプラズマが体内にいる可能性があり、感染のリスクがあります。
性器性交、オーラルセックス、アナルセックス、その他性行為に類似する行為も含め、医師から許可が出るまでは控えるようにしてください。
マイコプラズマを予防するためには何をすればいいですか?
性器のマイコプラズマは性感染症。主に性行為で感染するので、コンドームの使用が効果的です。
感染部位との粘膜接触を避ける必要がありますから、性器性交だけでなく、オーラルセックスやアナルセックスでも着用するようにしましょう。
即日検査、即日治療 オンライン診療も当日予約可 性病の検査・治療はお任せください
-

- 宮島 賢也
- GOETHEメンズクリニック八重洲院 院長
- 性感染症は、専門の医師に診察してもらうことが大切です。これからも患者さんから、『ありがとう』『助かったよ』と言ってもらえるような診療を続けていけるよう研鑽してまいります。お気軽にご相談ください。
- 人気記事ランキング
- 先週の人気記事ランキング




記事監修者
院長 宮島 賢也 Kenya Miyajima 「患者さんに不安を感じさせない医療」をモットーに、日々診療にあたっています。性病は必ずしも症状が現れるとは限らず、不安を感じている方も多いと思います。少しでも皆さまの不安を軽くできるよう、丁寧な診察と分かりやすい説明を心がけています。安心してご相談ください。
【経歴】
1999年 防衛医科大学校 卒業
2007年 栄養療法クリニック 就任
2009年 自律神経免疫療法クリニック 就任
2016年 心療内科クリニック 就任
2023年 ゲーテメンズクリニック八重洲院 院長 就任
・ スタッフは男性のみ、女性の目が気にならない
・ 即日検査、即日治療が可能
・ 自由診療のため匿名で受診可能。誰にもバレない
・ 薬はまとめて処方。通院の手間がかからない
・ 年中無休、オンライン診療も可能で、すぐ治療できる
すぐに不安を解消したいという方は、気軽にご相談ください。